どうも。スズキタケヒロです。
今回は足関節以下の足部の運動学についてです。
運動学以外についてはすでに解説済みです。
-300x157.jpg)
距骨下関節
距骨下関節は3つの関節面で相互に滑りながら距骨、踵骨間で曲線を描くように動きます。
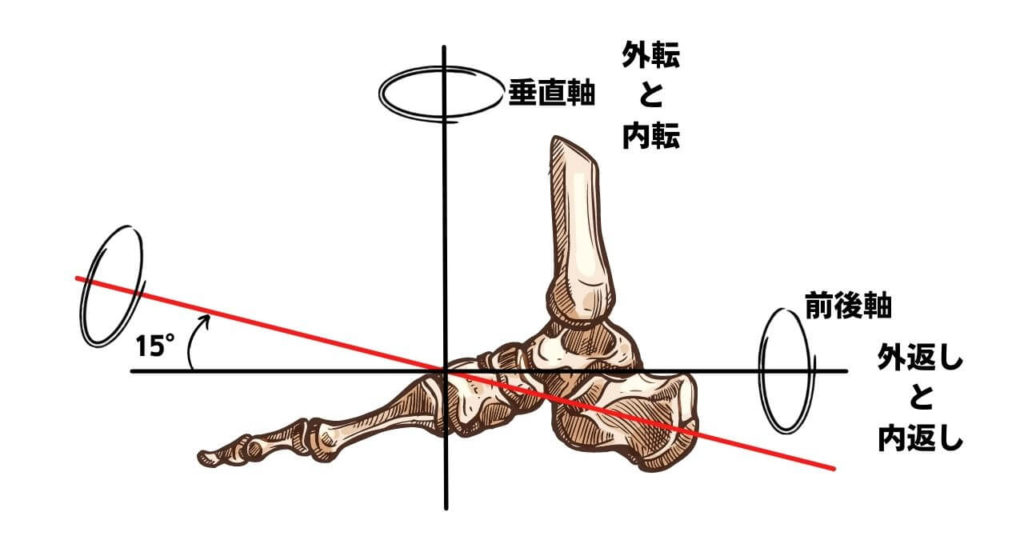
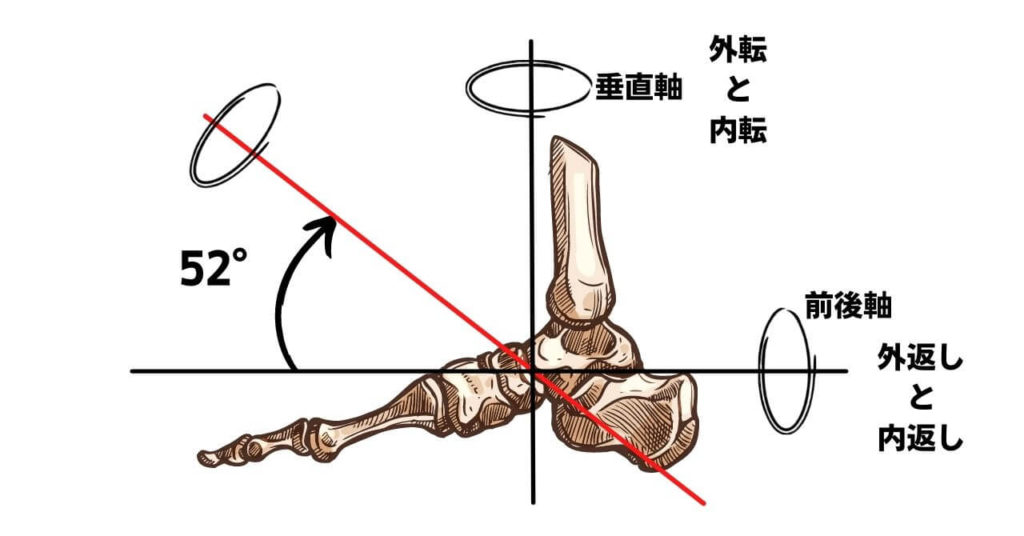
関節軸は踵の後外側から前内上方向に向かって距骨下関節を通ると言われ、水平面では42°、矢状面では16°の位置にあります。
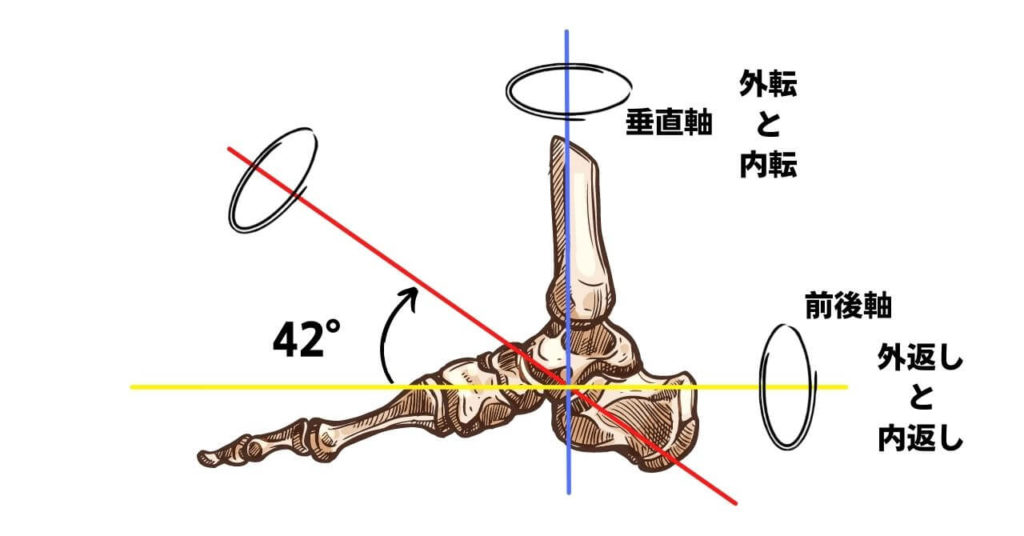
距骨下関節における回内・回外は非荷重では距骨に対しての踵骨の動きのことを言っていて、荷重では踵骨に対しての距骨の動きのことを言い、関節軸に対して垂直に弧を描くように動きます。
関節軸の傾く方向によって内返し・外返し、内転・外転の2平面で大きく運動が生るので
回内 = 外返し + 外転
回外 = 内返し + 内転
という解釈になります。
実は踵骨は距骨に対して底背屈をしているんですが極めてわずかな動きなので臨床上では無視していいと思います。
横足根関節(ショパール関節)
ここは距骨下関節などの隣接関節に連動して動き単独で動くことはほぼありません。
単独で動かしたければ距骨を固定して中足部を回内・回外してみるといいでしょう。
この時、舟状骨が回旋しているのは要チェックです。
足部の回内・回外運動は距骨下関節と横足根関節の協調でもって実現されます。
横足根関節の運動にはいくつかのポイントがあります。
- 関節軸が2つある
- 動きの方向と大きさが荷重・非荷重で異なる
- 横足根関節の動きは距骨下関節の位置の影響を受ける
2つの関節軸
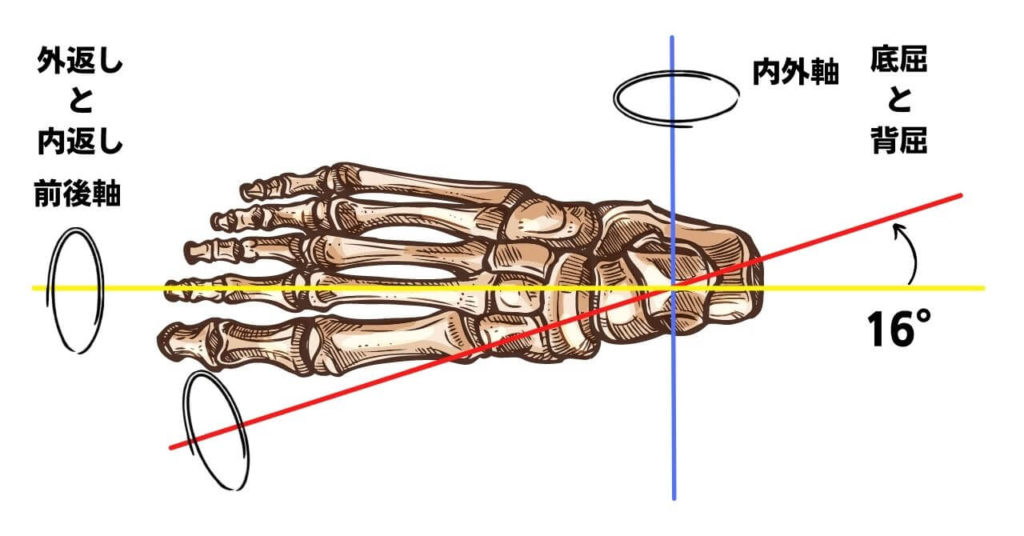
1.縦軸
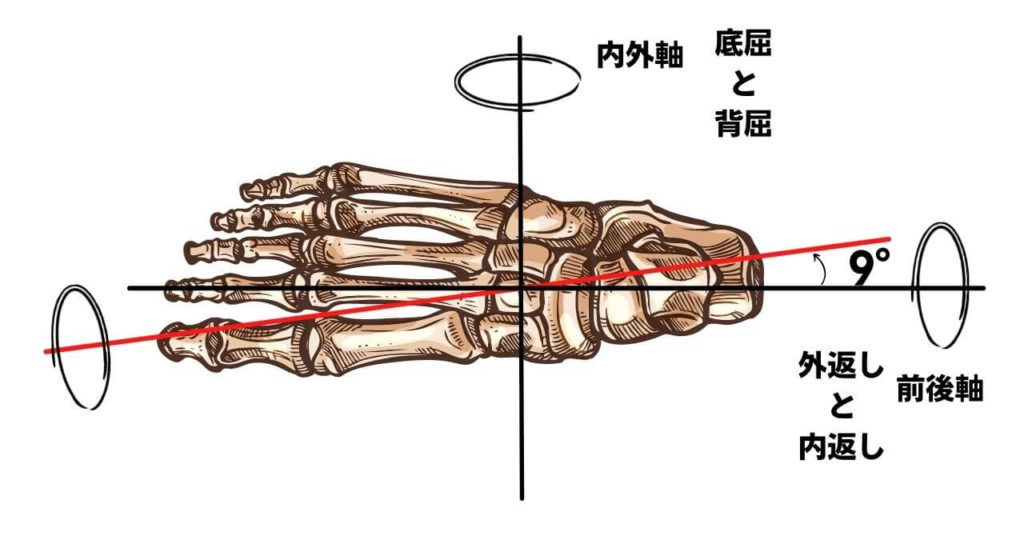
ほぼ前後軸に近い位置にあるので主な動きは内返し・外返しです。
2.斜軸
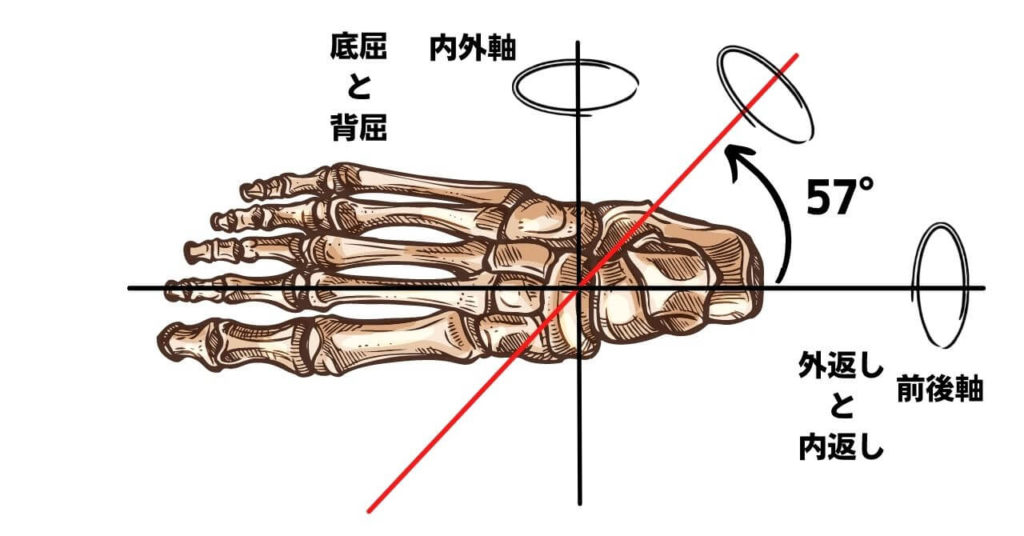
斜軸は対照的に水平面と矢状面から大きく離れた角度をもっているので、背屈+外転の複合運動と、底屈+内反の複合運動を行います。
非荷重ではそれぞれの関節軸は独立していますが、荷重では動きが融合して回内・回外運動のように3平面での運動を行います。
この横足根関節がよく動くことにより中足部が色々な地形に対応して接地できるというわけです。
内側縦アーチ
足部内側にある弓形の構造です。
荷重に耐えながら衝撃吸収するための足部構造のメインどころです。
踵骨、距骨、舟状骨、楔状骨、3本の内側中足骨によって構成され、これら以外の結合組織もその構造に寄与しています。
歩行時などの負荷は骨が耐えられる力を優に超えるためアーチ構造がなければ足部は即破綻してしまいます。
骨以外の衝撃吸収組織は脂肪体、母趾付け根の種子骨、足底腱膜などがあります。
安静立位でアーチを維持するには筋活動よりも結合組織のサポートによるところが大きいらしく、つま先立ちや歩行、走行ジャンプなどの場合では大きな筋力が必要になるそうです。
そしてアーチの保持に必要な組織は足底腱膜、スプリング靭帯、第1楔状骨、中足骨間の関節です。
足底腱膜は足の底面と側面を覆い、表層と深層に分かれます。
この組織は非常に頑丈で約80Kgの張力が加わると初めて不可逆的な伸長が生じます。
足底腱膜は踵骨の近位付着部から起こり、足部内在筋の第1層を覆うように内側、中央、外側線維が前方に向かって広がっています。
最も厚い主要な線維は中足骨頭方向に進み、中足趾節関節の蹠側板、足趾の屈筋群の腱鞘、足趾の筋膜線維に合流します。
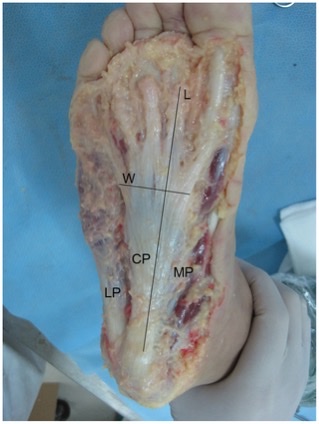
なので足趾を伸展すると足底腱膜に張力がかかり内側縦アーチにも張力がかかります。
この機構はつま先立ちや歩行の蹴り出しに大いに役立ちます。
正常な安静立位で体重は距舟関節付近にかかります。
そしてのこの体重は内側縦アーチに分散され踵と中足骨頭の脂肪体に伝わります。
通常なら後足部は前足部の2倍の体重を受け、前足部の中では第2、3中足骨頭に最も圧がかかります。
立位では体重が距骨を押し下げます。
そのため内側縦アーチが降下します。
この降下は地面と舟状骨結節の間の距離で計測するこtができ、これを舟状骨ドロップテストと言います。
健康な成人男性の場合、降下は7mmなのでこれを超えると扁平足と言っていいかもしれません。
アーチが降下すると、通常であれば後足部はわずかに回内します。
扁平足
内側縦アーチが慢性的に低下している、または異常に低い状態の足のことを言います。
一般的に中足部や前足部近位側にの関節弛緩、足底腱膜、スプリング靭帯、後脛骨筋などの損傷は過伸長によって起こります。
結果、距骨下関節は回内、後足部は外反、前足部が外転します。
結合組織は過度に伸長してしまい弱くなります。
それを代償するために内在筋や外在筋の過剰な活動が起こります。
そうなると疲労、足部や下腿に疼痛、骨棘形成、足底腱膜炎などの足部障害が発生します。
扁平足には硬タイプと柔タイプがあります。
硬タイプは非荷重でもアーチが低下しているもので、足根骨癒合症などの先天的なものが多いです。
柔タイプはより一般的なもので、非荷重ではアーチは正常で荷重するとアーチが異常低下するものです。
前者には外科的な処置を行うことが多いですが、後者はそうではなくインソールや筋力強化などが一般的な処置になります。
距骨下関節と横足根関節の複合運動
足部を回内・回外はは荷重・非荷重で以下のような動きの違いが生まれます。
荷重:固定された踵骨に対して下腿と距骨が3平面で動く
非荷重:回内では足底が外側を、回外では足底が内側を向く
この荷重でのメカニズムは距骨下関節、横足根関節、内側縦アーチの相互作用のおかげで完成しています。
正常な足では歩行周期ないで内側縦アーチの上げ下げが起こります。
体重がかかれば下がり、そうでなければ上がります。
歩行周期の最所の35%の期間で距骨下関節は回内し、これにより中足部は柔軟になります。
立脚後期では距骨下関節が回外することによって中足部の剛性が上がり、蹴り出しでの負荷に耐える準備をしています。
このように足は歩行中に衝撃吸収に向いた柔軟状態と力の伝達に向いた強剛な状態を交互に繰り返しています。
足根中足関節
足根中足関節の中で最も動きが少ないのは第2、3足根中足関節です。
この部分を繋ぐ靭帯が強靭であり、中間楔状骨が内側・外側楔状骨の間にはまり込んだ構造しているからです。
なので足部全体の長軸上の安定性は手と同じで第2、3列に依存していて、立脚後半の蹴り出しに備えるためにもこの部分の安定性は非常に重要になります。
可動性は第1、4、5関節で大きく特に第1足根中足関節で最も大きくなっています。
第1足根中足関節は立脚初期〜中期に約5°背屈しますが、これは荷重によって楔状骨付近が降下され床反力は第1足根中足関節を挙上することで起こります。
そしてこれが内側縦アーチの降下に関与しています。
立脚後期では素早く5°底屈しこれは長腓骨筋によって部分的にコントロールされていて内側縦アーチの挙上に関与します。(=安定性)
中足趾節間関節
中足趾節間関節の運動は屈伸と内外転の2平面運動です。
大体の人は中足趾節間関節を動かすことはできず、他動的にであれば伸展65°、屈曲30〜40°となっています。
強剛母趾
関節可動域制限、軟骨の変性、第1中足趾節間関節の疼痛を特徴した外傷後に発生しやすいものです。
発症メカニズムで最も多いは過伸展です。
原因の外傷種類は関係なく、第1中足趾節間関節の疼痛に伴って伸展可動域が55°以下に制限されると強剛母趾と診断されるそうです。
進行するとOAとなり骨棘形成を起こし全方向への可動域を失うこともあります。
ちなみに歩行における立脚相後期の離踵の際、第1中足趾節間関節は45°の伸展が要求されます。
これが強剛母趾だと疼痛回避のために伸展させないように歩くことがあります。(下肢外旋など)
外反母趾
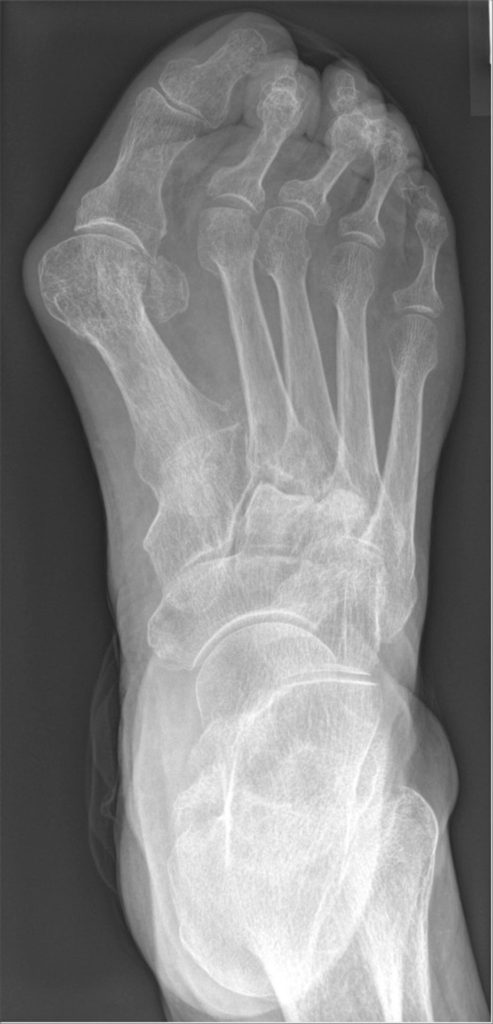
母趾の外側偏位と頭痛を特徴とした疾患です。
画像からわかるように中足趾節間関節で母趾の過度な内転が起きています。
第1中足骨が内転位にあることで第1中足趾節間関節が外側方向に脱臼、中足骨頭が内側に飛び出して腱膜瘤を形成します。
変形を起こした中足趾節間関節は炎症を起こすので疼痛も発生、OAに進行します。
母趾基節骨が30°以上偏位すると母趾は外反し始めます。
第1中足骨の内側偏位と母趾基節骨の外側偏位が進行すると第1中足趾節間関節を横断する筋バランスは不良となります。
母趾外転筋が足底面に移行した例では拮抗筋を失った母趾内転筋と短母指屈筋外側頭の収縮によりさらに基節骨が外側へ偏位します。
母趾の偏位が大きくなれば長母趾屈筋と長母趾伸筋が第1中足趾節間関節の垂直軸よりも外側に移行し、母趾基節骨をより外側に偏位させます。
過度に伸長された関節包の内側や内側側副靭帯が弱くなったり損傷すると関節内側保持機能が失われます。
さらに変形が進行すると種子骨までもが外側に偏位します。
以上、足部の運動学でした。
このブログがあなたの臨床に一助になれば幸いです。
日々の臨床課題や悩みをディスカッション形式で解決。
ミーティングには様々な臨床家(柔整、鍼灸、カイロetc)が参加するので幅広い知見が手に入ります。
月に1〜2回メンバー限定のウェブセミナーも開催。
臨床力の向上を目的とした考え方や鑑別視点などを共有し、あなたのセラピストライフが充実。
施術アプローチや鑑別法、エクササイズや臨床知見などの動画・記事コンテンツも多数。
日々臨床の壁にぶち当たり、なかなか上手くいかなずに悩んでいるあなたへ。
今すぐ臨床課題を解決してみませんか?
申込時の会費が永年適用されます。
入会に際しての不明点などは遠慮なくお問い合わせください。
2021.11よりスズキタケヒロ公式LINEスタート
いろんな美味しい情報配信してます。(マジで
機運は行動した者にのみ訪れる。

-1.jpg)
-1-300x157.jpg)